
Fonte: Freepik.com
Este guia completo mostra quando o erro médico pode virar crime e como o médico pode agir para se proteger. Entenda seus direitos, previna consequências legais e aprimore sua conduta profissional com orientações práticas e seguras.
O que é considerado erro médico?
O erro médico é uma falha na conduta médica que causa dano ao paciente e decorre de negligência, imprudência ou imperícia. Esses três elementos representam as formas de culpa previstas no Código Penal Brasileiro, aplicáveis a todos os profissionais da área médica.
Na prática, o erro médico ocorre quando o profissional se afasta do padrão técnico e ético esperado no exercício da profissão, provocando uma consequência negativa, como lesão corporal, agravamento do quadro clínico ou até morte do paciente. Para que haja responsabilidade penal do médico, é necessário que o erro esteja diretamente ligado ao resultado e que seja comprovada a violação do dever de cuidado.
Nem todo resultado indesejado configura crime. Existem situações em que o paciente sofre complicações imprevisíveis, mesmo com todos os cuidados adotados. Nesses casos, o fato é considerado um risco inerente à medicina e não uma falha penal.
O direito penal médico diferencia claramente a culpa do risco profissional. A conduta médica só é punida quando há violação clara dos princípios da ética médica e das normas técnicas de atuação, conforme orienta o Código de Ética Médica.
Esse código é um dos principais instrumentos de avaliação de comportamento do profissional, servindo de base tanto para os conselhos de medicina quanto para os tribunais, quando há dúvida sobre a responsabilidade penal ou civil do médico.
Entre os tipos penais mais comuns relacionados a erros na prática médica estão:
- Homicídio culposo (art. 121, §3º, do Código Penal) – quando o paciente falece em razão de uma conduta imprudente, negligente ou imperita;
- Lesão corporal culposa (art. 129, §6º) – quando o erro causa dano à integridade física sem resultar em morte;
- Omissão de socorro (art. 135) – quando o médico deixa de atender alguém em situação de urgência, mesmo tendo meios para fazê-lo.
Em todos esses casos, o ponto central está na conduta médica: o que o profissional fez ou deixou de fazer. Se houver uma violação do dever de cuidado, o médico pode ser responsabilizado penalmente. Mas se ele atuou conforme os protocolos técnicos, dentro do exercício regular da profissão, não há crime, ainda que o resultado tenha sido desfavorável.
O Código de Ética Médica, especialmente em seu Capítulo V, reforça que o médico deve exercer sua função com dignidade, competência e prudência, atualizando-se constantemente e respeitando a pessoa humana em todas as etapas do atendimento.
O descumprimento desses deveres pode ter consequências éticas, civis e penais, demonstrando a importância de agir com zelo e de manter registros completos e fidedignos (como o prontuário médico e o atestado médico) em cada caso.
Diferença entre erro, imperícia, imprudência e negligência
Os conceitos de imperícia, imprudência e negligência são fundamentais para compreender a responsabilidade penal médica.
- Negligência: é a omissão do cuidado necessário. Ocorre quando o profissional deixa de agir quando deveria — por exemplo, não monitorar um paciente após a administração de um medicamento de risco, ou não solicitar exames essenciais.
- Imprudência: é o agir de forma precipitada, sem observar as cautelas exigidas. Um exemplo seria realizar um procedimento complexo sem estrutura adequada ou sem equipe de apoio.
- Imperícia: é a falta de preparo técnico ou de conhecimento especializado. Acontece quando um profissional executa um ato para o qual não possui habilitação ou experiência suficiente.
Essas três formas de culpa diferenciam-se pela natureza da falha profissional, mas todas violam os princípios da ética médica e podem gerar responsabilidade penal se o erro causar dano à saúde ou à vida do paciente.
É importante destacar que a conduta médica deve ser sempre avaliada considerando as circunstâncias concretas do atendimento, as condições do serviço médico e os recursos disponíveis. O direito médico reconhece que a medicina lida com incertezas e que o resultado nem sempre é previsível. Por isso, apenas o desvio injustificável da conduta é penalmente relevante.
Quando uma conduta médica ultrapassa o limite do aceitável
A conduta médica ultrapassa o limite do aceitável quando o profissional desrespeita normas técnicas, age de forma descuidada ou atua fora dos limites éticos estabelecidos. Isso acontece, por exemplo, quando há omissão no acompanhamento de um paciente em estado grave, falha grave em procedimentos de rotina ou adoção de práticas não reconhecidas pela comunidade científica.
O direito penal considera crime apenas o erro que revela falta grave de cuidado, habilidade ou atenção. Assim, é essencial que o médico atue com base nas boas práticas da medicina, mantendo registros completos e justificando cada decisão clínica. Esses documentos, como o prontuário médico, são fundamentais em eventuais processos para demonstrar que o profissional agiu de forma técnica e ética.
Quais são os 3 tipos de erro médico e como o Judiciário os avalia?
O erro médico, sob a ótica do direito penal e do direito médico, pode ocorrer de três formas: negligência, imprudência ou imperícia. Essas categorias estão expressamente previstas no Código Penal e são aplicadas aos profissionais da saúde sempre que uma conduta resulta em dano ao paciente.
Na análise judicial, o juiz de direito verifica se houve violação de regra técnica, se o médico seguiu as orientações do Código de Ética Médica e se o resultado poderia ter sido evitado. Essa avaliação é técnica e exige o exame detalhado de documentos, laudos periciais e pareceres de assistentes técnicos.
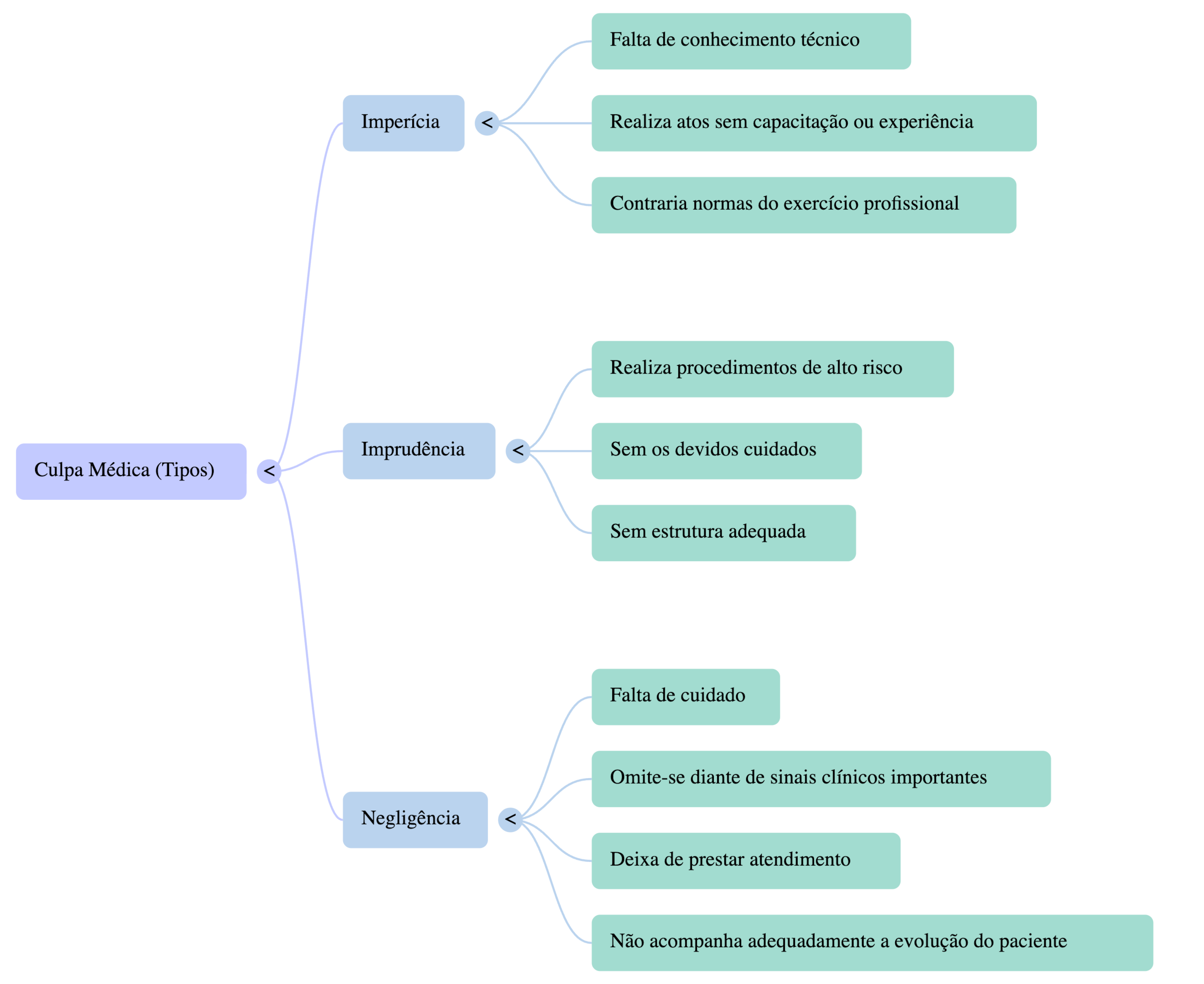
Erro por imperícia
Imperícia: é a falta de conhecimento técnico. Manifesta-se quando o médico realiza atos para os quais não possui capacitação ou experiência necessária, contrariando normas do exercício da profissão.
Erro por imprudência
Imprudência: ocorre quando o profissional realiza procedimentos de alto risco sem os devidos cuidados ou sem estrutura adequada.
Erro por negligência
Negligência: é a falta de cuidado. Pode ocorrer quando o médico se omite diante de sinais clínicos importantes, deixa de prestar atendimento ou não acompanha adequadamente a evolução do paciente.
O juiz analisa a conduta médica sob dois aspectos: o técnico (se o médico seguiu o padrão esperado de atuação) e o ético (se respeitou os deveres previstos no código de ética médica).
A responsabilidade penal do médico se caracteriza quando há culpa comprovada, nexo causal entre a conduta e o dano, e inexistência de causas que excluam a ilicitude, como o exercício regular da profissão. Por outro lado, se o profissional agiu com diligência e observou os protocolos reconhecidos, não deve ser punido penalmente, mesmo que o paciente tenha sofrido danos.
A ética médica e o direito penal caminham juntos na busca pelo equilíbrio entre a proteção à saúde dos pacientes e a segurança jurídica dos médicos, garantindo que a responsabilidade recaia apenas sobre condutas verdadeiramente culposas, e não sobre os riscos naturais do exercício da medicina.
Como funciona a responsabilidade penal do médico?
A responsabilidade penal do médico surge quando uma conduta profissional causa danos à saúde ou à vida de um paciente, e essa consequência decorre de negligência, imprudência ou imperícia. Em outras palavras, o médico pode ser responsabilizado criminalmente quando o resultado negativo é consequência direta de uma violação do dever de cuidado, e não de um risco natural do exercício da profissão.
No direito penal, o médico responde de forma pessoal pelos seus atos, o que significa que a culpa não pode ser transferida a outro profissional ou à instituição onde atua. Cada caso deve ser analisado individualmente, levando em conta o contexto da decisão médica, as condições da unidade de saúde e as provas disponíveis.
Entre os tipos de crime mais comuns que podem atingir profissionais da medicina estão:
- Homicídio culposo – quando o paciente morre em consequência de uma conduta médica imprudente, negligente ou imperita;
- Lesão corporal culposa – quando a conduta resulta em um dano físico, sem morte;
- Omissão de socorro – quando o médico deixa de atender um paciente em situação de urgência, mesmo tendo condições de fazê-lo;
- Falsidade em atestado médico – quando o documento é emitido com informações inverídicas.
Em muitos casos, o processo penal contra médicos decorre de falhas de comunicação, de ausência de registros adequados ou de decisões clínicas mal interpretadas pelos familiares do paciente.
Por isso, é essencial que o profissional adote práticas preventivas — como elaborar prontuários completos, obter o consentimento informado e manter uma relação transparente com o paciente e seus familiares.
A relação médico-paciente deve ser pautada pela confiança, pelo diálogo e pelo respeito à autonomia do paciente. Quando o profissional explica com clareza os riscos e limites do tratamento, reduz significativamente as chances de ser responsabilizado em uma ação judicial.
Quando a responsabilidade penal médica é aplicada
A responsabilidade penal médica é aplicada quando há prova de que a conduta do profissional violou um dever técnico e essa violação provocou um resultado danoso.
O juiz de direito avalia o caso com base nas evidências: depoimentos, prontuários, exames e laudos periciais. Também considera o parecer de um assistente técnico, que pode esclarecer se a conduta foi compatível com as boas práticas médicas.
Por exemplo, imagine uma parada cardiorrespiratória em um pronto-socorro durante um atendimento de urgência. Se o médico adotou as medidas recomendadas pelos protocolos, mas o paciente não resistiu, não há crime — o fato é um risco inerente à profissão.
Por outro lado, se houver atraso injustificado no socorro, ausência de equipamentos básicos ou conduta contrária aos protocolos médicos, o profissional poderá responder por homicídio culposo. Em situações assim, o direito penal busca avaliar a culpabilidade e o contexto do fato, evitando punir injustamente quem atuou com diligência.
Relação entre responsabilidade civil e penal na medicina
Embora relacionadas, responsabilidade civil médica e responsabilidade penal do médico são diferentes. Na esfera civil, o profissional pode ser obrigado a indenizar o paciente pelos danos causados — sejam eles materiais, morais ou estéticos. Na esfera penal, o foco é a punição do crime, com penas que variam de multa à prisão, dependendo da gravidade do fato.
Um mesmo erro pode gerar processos em ambas as esferas, mas com finalidades distintas. Por exemplo, em um caso de erro de diagnóstico que cause sequelas, o médico pode ser responsabilizado civilmente (indenização) e penalmente (se houver culpa comprovada).
É importante lembrar que os conselhos de medicina também têm papel essencial. Eles não julgam crimes, mas avaliam se houve violação ética. As decisões desses conselhos podem influenciar processos judiciais e reforçar o compromisso do profissional com a ética médica e a segurança do paciente.
Conduta médica e direito penal: quando o ato médico pode gerar processo criminal
A conduta médica é analisada no direito penal sempre que há indícios de que o ato médico ultrapassou os limites da boa prática e resultou em danos ao paciente. O processo penal é instaurado quando o Ministério Público entende que há elementos suficientes para investigar se houve culpa.
A linha entre o erro humano e o crime é tênue. O que diferencia ambos é o desrespeito ao dever objetivo de cuidado. Se o médico age dentro das normas técnicas, o resultado negativo é visto como um risco natural da medicina. Mas se age sem cautela, sem observar os protocolos ou fora de sua área de competência, o caso pode se transformar em crime culposo.
Ato médico e dolo ou culpa
O Código Penal diferencia dolo e culpa.
- Há dolo quando o médico age com intenção de causar o resultado — situação extremamente rara na prática médica.
- Há culpa quando o resultado decorre de descuido, falta de atenção ou despreparo técnico.
A conduta médica é geralmente avaliada sob a ótica da culpa, ou seja, quando há negligência, imprudência ou imperícia. Por exemplo: se um médico realiza uma cirurgia de alta complexidade sem estrutura mínima de segurança e o paciente sofre parada cardiorrespiratória, pode haver responsabilidade penal, mesmo sem intenção de causar o resultado.
Essa avaliação leva em conta as condições do local, a experiência do profissional, a urgência do caso e as decisões clínicas adotadas.
Como o Ministério Público avalia a conduta médica
O Ministério Público analisa o caso a partir de provas técnicas e laudos periciais. O órgão verifica se houve violação às normas do Código Penal e se o resultado poderia ter sido evitado com o cumprimento dos protocolos médicos.
Nessa fase, o assistente técnico do médico tem papel fundamental, pois pode demonstrar que o profissional agiu conforme o padrão exigido pela ética médica e pelo direito médico. Documentos como prontuários, atestados médicos, registros de consentimento e protocolos de atendimento são provas essenciais para sustentar a defesa.
Em muitos casos, o processo penal é arquivado porque se comprova que o resultado decorreu de complicação imprevisível, e não de descuido. No entanto, quando há omissão grave, como o abandono do paciente, ou quando o profissional atua fora de sua competência, o direito penal impõe sanções proporcionais.
A importância do prontuário médico e da documentação técnica na defesa
O prontuário médico é um dos instrumentos mais importantes na vida profissional de qualquer médico. Ele representa não apenas o registro da evolução clínica do paciente, mas também uma ferramenta essencial de defesa jurídica em casos de questionamento sobre a conduta médica.
No direito médico, o prontuário é considerado uma prova documental valiosa, pois contém informações detalhadas sobre o diagnóstico, os procedimentos realizados, as prescrições, a resposta do paciente e as decisões tomadas durante o tratamento. Em muitos casos, é o conteúdo desse documento que permite demonstrar que o médico agiu com cuidado, prudência e técnica adequada.
Além de proteger o profissional, o prontuário garante a continuidade do tratamento e o respeito aos direitos dos pacientes. Ele reforça a transparência da relação médico-paciente, permitindo que outros profissionais de saúde compreendam o histórico e as medidas já adotadas, evitando duplicidade de exames ou falhas de comunicação.
No contexto jurídico, o Código de Ética Médica e as resoluções do Conselho Federal de Medicina determinam que o prontuário deve ser redigido de forma completa, clara e legível, preservando o sigilo das informações e garantindo acesso ao paciente quando solicitado. O descumprimento dessas normas pode gerar responsabilidade civil e ética.
Um prontuário incompleto ou mal elaborado enfraquece a defesa do profissional em eventual processo judicial. Em contrapartida, um registro técnico bem feito serve como evidência de que todas as medidas foram tomadas para preservar a saúde e o bem-estar do paciente.
Qual a importância do prontuário médico?
O prontuário é a principal prova de que o médico atuou conforme as boas práticas da profissão. Na prática, ele funciona como uma “memória escrita” da assistência prestada, contendo cada etapa do tratamento, cada decisão tomada e os motivos que a justificam.
Em um caso de suposto erro médico, o juiz, os advogados e até o assistente técnico examinam o prontuário para entender se houve falha ou se o resultado foi uma consequência inevitável da doença ou do risco do procedimento.
É comum que médicos enfrentem ações judiciais sem que tenham cometido qualquer irregularidade técnica, mas sofram dificuldades em se defender porque o prontuário não foi preenchido adequadamente.
Por isso, é fundamental que o registro inclua informações detalhadas sobre sintomas, exames, consentimentos, recusas de tratamento e acompanhamento pós-procedimento.
Além da função probatória, o prontuário tem um papel essencial no respeito aos direitos do paciente e na consolidação de uma relação médico-paciente ética, segura e transparente.
Confidencialidade dos documentos médicos e proteção da defesa
A confidencialidade é um princípio central da ética médica e do direito médico. Os profissionais da saúde têm o dever legal e moral de manter em sigilo todas as informações obtidas durante o atendimento, inclusive as contidas no prontuário.
Contudo, esse sigilo não é absoluto. Ele pode ser compartilhado em situações previstas em lei, como em processos judiciais ou para defesa do próprio médico. Nesses casos, a divulgação deve ocorrer de forma restrita e apenas na medida necessária para comprovar que o profissional agiu corretamente.
O uso responsável da documentação técnica é uma garantia tanto para o paciente, que tem preservada sua privacidade, quanto para o médico, que tem seu direito de defesa resguardado. Dessa forma, o prontuário se transforma em uma ponte entre o cuidado assistencial e a segurança jurídica do profissional de saúde.
Falta de clareza na orientação ao paciente: pode gerar responsabilidade criminal?
A relação médico-paciente é um dos pilares da boa prática médica. Ela deve ser construída com base em confiança, empatia e comunicação clara. No entanto, a falta de clareza na orientação ao paciente é uma das causas mais frequentes de conflitos e processos judiciais na área da saúde.
Quando o paciente não compreende os riscos, benefícios ou limitações de um tratamento, ele pode interpretar um resultado negativo como um erro: mesmo que o médico tenha agido corretamente.
Por isso, a informação precisa e acessível é um dever ético e jurídico do profissional.
O Código de Ética Médica é claro ao afirmar que o médico deve garantir ao paciente o direito de decidir livremente sobre o tratamento, após receber todas as informações relevantes. A omissão ou a comunicação inadequada podem gerar responsabilidade civil e até responsabilidade penal, caso o erro de informação leve a um resultado grave, como uma lesão corporal ou óbito.
Termo de consentimento e comunicação adequada
O termo de consentimento informado é uma ferramenta essencial para documentar que o paciente foi devidamente orientado sobre o tratamento proposto. Esse documento deve conter informações claras sobre o diagnóstico, os riscos, os possíveis efeitos colaterais e as alternativas terapêuticas.
O objetivo não é apenas resguardar o médico, mas fortalecer os direitos do paciente enquanto consumidor de serviços de saúde, conforme o Código de Defesa do Consumidor. O consentimento deve ser livre, esclarecido e revogável a qualquer tempo, e seu registro pode evitar mal-entendidos e consequências jurídicas graves.
Em unidades de saúde, clínicas e hospitais, é essencial que esse procedimento seja padronizado. A comunicação adequada e o registro formal demonstram o compromisso dos profissionais com a ética e a segurança.
Quando a omissão de informação vira infração ética e penal
A omissão de informações relevantes sobre o tratamento pode, em determinadas situações, configurar infração ética e até mesmo crime.
Se o paciente sofre um dano porque não foi informado adequadamente sobre os riscos de um procedimento, o médico pode ser responsabilizado por negligência, especialmente se o resultado pudesse ter sido evitado com uma comunicação clara.
Por exemplo, se um profissional realiza um procedimento invasivo sem explicar os riscos e o paciente tem uma complicação grave, a falta de orientação pode ser interpretada como falha na conduta médica.
Essa omissão fere princípios básicos do direito médico, da ética profissional e da responsabilidade civil médica.
Evitar esse tipo de situação exige não apenas atenção técnica, mas também habilidade comunicativa. A comunicação é parte integrante do ato médico e, portanto, tem valor jurídico.
Assim, a clareza, a empatia e o registro adequado das informações são fundamentais para proteger tanto o paciente quanto o médico, prevenindo consequências na esfera civil, ética e até penal.
Como o médico deve agir em caso de investigação criminal
Ser alvo de uma investigação criminal é uma das situações mais delicadas que um médico pode enfrentar ao longo de sua carreira.
Em muitos casos, a acusação decorre de um resultado adverso no tratamento; algo que, muitas vezes, não tem relação com negligência ou erro, mas com a própria imprevisibilidade da medicina. Ainda assim, é fundamental saber como agir desde o primeiro momento.
A conduta médica diante de uma investigação deve ser pautada por serenidade e orientação jurídica especializada. O profissional precisa compreender que o processo penal é técnico e exige provas concretas de culpa.
Por isso, quanto mais bem documentada estiver a atuação médica, maiores as chances de demonstrar que o resultado foi inevitável e que o tratamento seguiu os padrões éticos e científicos adequados.
O papel do advogado especialista em direito médico
A primeira providência, em qualquer suspeita ou acusação criminal, é procurar um advogado especialista em direito médico. Esse profissional compreende tanto os aspectos jurídicos quanto os elementos técnicos da área da saúde, podendo analisar prontuários, pareceres e condutas clínicas com precisão.
O advogado orientará o médico sobre o que dizer nas fases de depoimento, garantindo que o direito de defesa seja preservado. Ele também atuará na produção de provas periciais e na solicitação de perícias complementares, sempre com o apoio de um assistente técnico.
A escolha de um especialista é decisiva: ele compreenderá o conteúdo técnico da medicina e saberá como traduzi-lo ao juiz de forma clara, evitando interpretações equivocadas sobre o ato médico.
Avaliação de conduta e atuação preventiva diante do Conselho Federal de Medicina
Além do processo judicial, o médico pode responder simultaneamente a uma apuração ética nos Conselhos de Medicina. Nesses procedimentos, a avaliação da conduta profissional tem o objetivo de verificar se o comportamento adotado respeitou o Código de Ética Médica.
A atuação preventiva é sempre o melhor caminho. Manter prontuários completos, registrar o consentimento do paciente, atualizar-se em congressos e cursos, e seguir protocolos clínicos são práticas que fortalecem a defesa em qualquer caso.
O Conselho Federal de Medicina e os conselhos regionais valorizam a boa-fé e o cuidado com os pacientes. Quando o profissional demonstra comprometimento e transparência, mesmo uma investigação tende a ser interpretada como um episódio isolado e não como falha ética.
Em suma, diante de qualquer suspeita penal, o médico deve agir com prudência, buscar suporte técnico e jurídico e evitar decisões precipitadas. A prevenção continua sendo a melhor forma de evitar consequências maiores.
Quando o termo de não ressuscitação e outras decisões clínicas podem gerar dúvidas legais
Algumas decisões clínicas colocam o médico em situações extremamente sensíveis, especialmente quando envolvem a vida e a morte de pacientes em estado crítico. O termo de não ressuscitação (TNR) é um desses exemplos: trata-se da manifestação da vontade do paciente ou de sua família de não ser submetido a manobras de reanimação em caso de parada cardiorrespiratória.
Embora amparado por princípios de autonomia e dignidade, esse tipo de decisão ainda gera discussões éticas e jurídicas. Em certos casos, familiares que desconhecem o termo podem questionar o médico, alegando omissão de socorro. Por isso, é indispensável que o registro esteja formalizado, com assinatura do paciente ou representante legal, e devidamente inserido no prontuário.
Como se opera o termo de não ressuscitação
O TNR deve ser elaborado com base em diálogo, clareza e consentimento informado. O médico precisa explicar as circunstâncias clínicas, as chances reais de recuperação e os possíveis resultados das manobras de reanimação.
Quando o paciente está consciente, ele próprio pode decidir; quando não está, a decisão deve seguir a vontade previamente expressa ou, na ausência desta, a manifestação dos familiares mais próximos.
O Conselho Federal de Medicina orienta que o termo seja sempre documentado por escrito, datado e arquivado no prontuário. Esse cuidado garante segurança jurídica e respeito à autonomia do paciente, evitando interpretações equivocadas sobre o ato médico.
Condutas éticas e limites da responsabilidade penal médica
O direito médico reconhece que o exercício da profissão envolve dilemas éticos e decisões rápidas. A linha entre a atuação legítima e a responsabilidade penal é tênue, especialmente em situações críticas.
Por isso, decisões clínicas como a limitação de esforço terapêutico ou a suspensão de tratamentos fúteis devem sempre estar acompanhadas de registros, pareceres e fundamentação técnica.
Essas medidas demonstram que o médico agiu de forma ética, baseando-se em critérios científicos e na vontade do paciente. A ausência de documentação, por outro lado, pode abrir espaço para dúvidas e questionamentos em um eventual processo penal.
Em todas as circunstâncias, o essencial é que o médico aja com prudência, empatia e transparência. A clareza na comunicação, a boa documentação e o respaldo técnico reduzem os riscos de consequências jurídicas e preservam a confiança dos pacientes.
O erro médico e suas possíveis implicações penais são temas complexos que exigem conhecimento técnico e jurídico. Cada caso deve ser analisado com base nas evidências, nas normas éticas e nas boas práticas profissionais.
É natural que, muitas vezes, dúvidas surjam sobre como agir diante de uma denúncia, uma investigação ou mesmo um resultado inesperado no tratamento.
Nessas situações, o médico não está sozinho. Ele pode (e deve) buscar apoio especializado.
A equipe de advogados da Garrastazu possui experiência comprovada em direito médico e responsabilidade penal, oferecendo aconselhamento jurídico personalizado para proteger o exercício da profissão, a reputação e os direitos dos médicos em todo o país.
Com orientação adequada e uma atuação preventiva, é possível enfrentar qualquer desafio com segurança, preservando a confiança dos pacientes e o respeito à nobre missão de quem dedica a vida à saúde.
























Fique por dentro das nossas novidades.
Acompanhe nosso blog e nossas redes sociais.